Liszaj płaski: Przewlekła choroba zapalna skóry i błon śluzowych
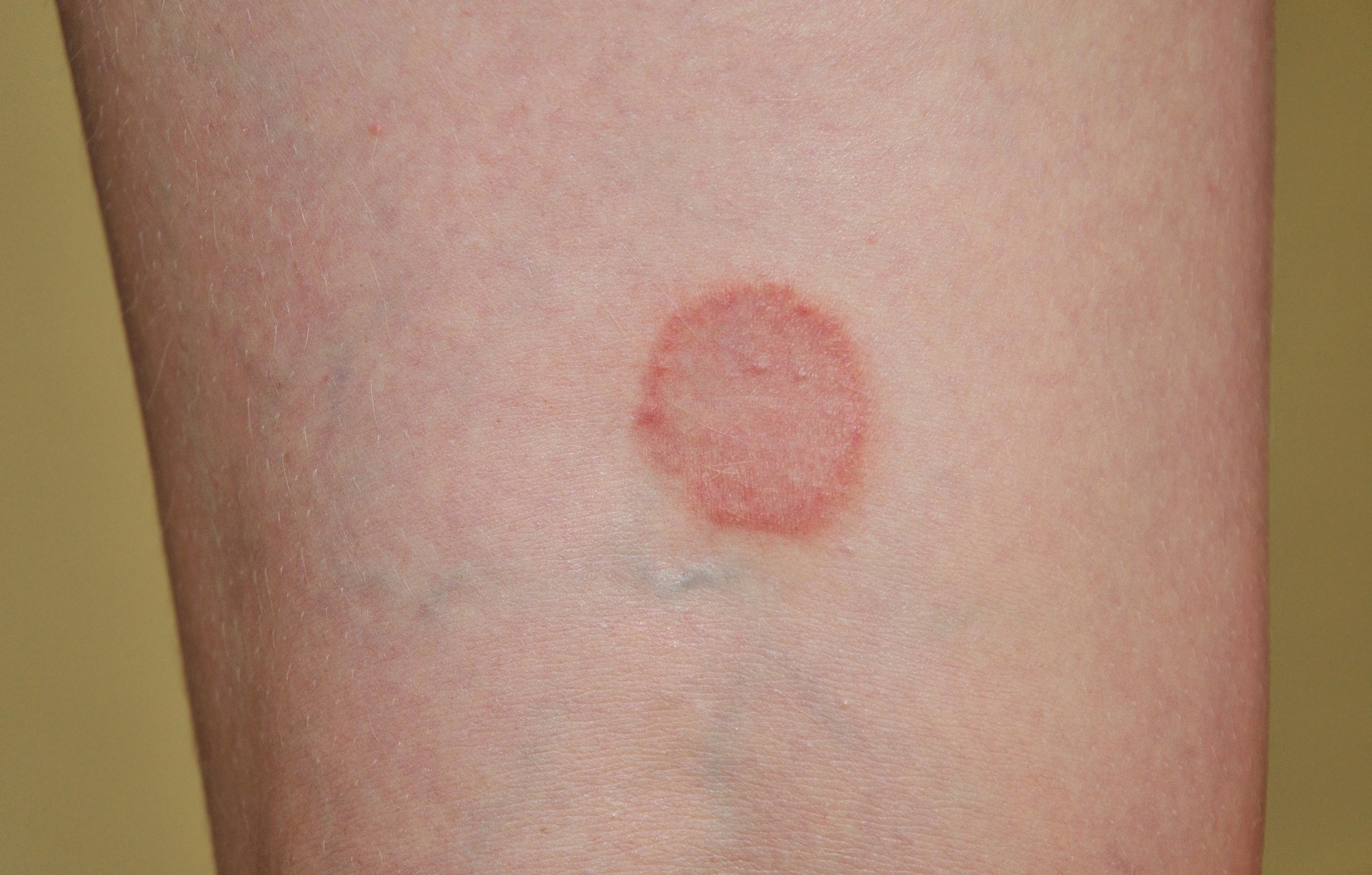
Liszaj płaski (lichen planus) to przewlekła choroba zapalna o podłożu autoimmunologicznym, dotykająca skóry oraz błon śluzowych. Charakteryzuje się występowaniem swędzących, płaskich grudek o fioletowym zabarwieniu, często z widoczną białawą siateczką na powierzchni. Choroba ta, mimo że znana od ponad wieku, wciąż stanowi wyzwanie diagnostyczne i terapeutyczne dla dermatologów. Jej złożona patofizjologia, różnorodność form klinicznych oraz nieprzewidywalny przebieg wymagają indywidualnego podejścia do każdego pacjenta. Zrozumienie mechanizmów leżących u podstaw liszaja płaskiego jest kluczowe dla opracowania skutecznych strategii leczenia i poprawy jakości życia chorych.
Patofizjologia i obraz kliniczny liszaja płaskiego
Liszaj płaski charakteryzuje się obecnością limfocytarnego nacieku zapalnego w warstwie podstawnej naskórka, prowadzącego do degeneracji keratynocytów. Kluczową rolę w patogenezie odgrywają limfocyty T CD8+, które atakują komórki naskórka, prowadząc do charakterystycznych zmian histopatologicznych.
Obraz kliniczny liszaja płaskiego jest zróżnicowany, ale typowe zmiany skórne to płaskie, wieloboczne, swędzące grudki o fioletowym zabarwieniu. Na powierzchni grudek często widoczna jest charakterystyczna siateczka Wickhama – delikatne, białawe linie tworzące wzór przypominający koronkę. Zmiany najczęściej lokalizują się na wewnętrznych powierzchniach nadgarstków, przedramion, w okolicy lędźwiowej oraz na podudziach.
Warto podkreślić, że liszaj płaski może zajmować nie tylko skórę, ale również błony śluzowe jamy ustnej, przełyku i narządów płciowych. W jamie ustnej często obserwuje się białawe, koronkowate zmiany na błonie śluzowej policzków, języka czy warg. W niektórych przypadkach dochodzi do zajęcia płytek paznokciowych oraz mieszków włosowych, co może prowadzić do bliznowaciejącego łysienia.
Różnorodność form klinicznych liszaja płaskiego stanowi wyzwanie diagnostyczne. Oprócz postaci klasycznej, wyróżniamy m.in. liszaj płaski przerostowy, pęcherzowy, zanikowy czy mieszkowy. Każda z tych odmian może wymagać nieco innego podejścia diagnostycznego i terapeutycznego[1].
Diagnostyka liszaja płaskiego
Rozpoznanie liszaja płaskiego opiera się przede wszystkim na obrazie klinicznym i badaniu dermatoskopowym. W dermatoskopii charakterystyczne są białawe lub perłowe struktury odpowiadające siateczce Wickhama oraz czerwono-fioletowe kropki reprezentujące poszerzone naczynia krwionośne.
W przypadkach wątpliwych lub atypowych kluczową rolę odgrywa biopsja skóry z badaniem histopatologicznym. Typowy obraz mikroskopowy obejmuje:
- Hiperkeratozę z pogrubieniem warstwy ziarnistej
- Nieregularne wydłużenie sopli naskórkowych
- Zwyrodnienie warstwy podstawnej naskórka
- Obecność ciałek Civatte’a (apoptotyczne keratynocyty)
- Pasmo nacieku limfocytarnego w górnych warstwach skóry właściwej
W diagnostyce różnicowej należy uwzględnić m.in. łuszczycę, liszaj twardzinowy, toczeń rumieniowaty czy reakcje polekowe. Immunofluorescencja bezpośrednia może być pomocna w różnicowaniu z pęcherzowymi chorobami autoimmunologicznymi[2].
Leczenie liszaja płaskiego – indywidualne podejście do pacjenta
Terapia liszaja płaskiego ma charakter objawowy i powinna być dobierana indywidualnie do każdego pacjenta, uwzględniając lokalizację zmian, nasilenie objawów oraz obecność chorób współistniejących. Głównym celem leczenia jest złagodzenie objawów, przyspieszenie ustępowania zmian i zapobieganie nawrotom.
Podstawą leczenia miejscowego są glikokortykosteroidy o średniej i dużej sile działania. W przypadku zmian na błonach śluzowych stosuje się preparaty w postaci maści, żeli czy płukanek. Przy zmianach opornych na steroidy można rozważyć zastosowanie inhibitorów kalcyneuryny (takrolimus, pimekrolimus).
W przypadkach rozległych lub opornych na leczenie miejscowe konieczne może być włączenie terapii ogólnoustrojowej. Do najczęściej stosowanych leków należą:
- Glikokortykosteroidy systemowe
- Retinoidy (acytretyna)
- Leki przeciwmalaryczne (hydroksychlorochina)
- Metotreksat
- Cyklosporyna A
Fototerapia, szczególnie wąskopasmowe UVB (311 nm), może być skuteczna w leczeniu uogólnionych postaci liszaja płaskiego[3].
W przypadku zmian nadżerkowych w jamie ustnej czy na narządach płciowych istotne znaczenie ma odpowiednia higiena i pielęgnacja. Stosowanie specjalistycznych preparatów o działaniu osłaniającym i przeciwzapalnym może znacząco poprawić komfort życia pacjentów.
Monitorowanie przebiegu choroby i zapobieganie powikłaniom
Liszaj płaski jest chorobą przewlekłą, wymagającą regularnej kontroli dermatologicznej. Monitorowanie przebiegu choroby obejmuje ocenę kliniczną nasilenia zmian, dokumentację fotograficzną oraz w wybranych przypadkach powtórne badania histopatologiczne.
Szczególną uwagę należy zwrócić na możliwość transformacji nowotworowej w przebiegu liszaja płaskiego, zwłaszcza w przypadku zmian nadżerkowych w jamie ustnej czy na narządach płciowych. Pacjenci powinni być poinformowani o konieczności regularnych kontroli i natychmiastowej konsultacji w przypadku pojawienia się niepokojących objawów[4].
Istotnym elementem opieki nad pacjentem z liszajem płaskim jest edukacja dotycząca natury choroby, czynników zaostrzających (np. stres, niektóre leki) oraz dostępnych opcji terapeutycznych. Wsparcie psychologiczne może być niezbędne, szczególnie w przypadkach o przewlekłym, uporczywym przebiegu.
Perspektywy w leczeniu liszaja płaskiego
Badania nad patogenezą liszaja płaskiego otwierają drogę do opracowania nowych, bardziej ukierunkowanych terapii. Szczególne nadzieje wiąże się z lekami biologicznymi, które mogłyby selektywnie hamować konkretne mechanizmy immunologiczne odpowiedzialne za rozwój choroby.
Obiecujące wyniki przynoszą badania nad zastosowaniem inhibitorów JAK (tofacytynib, ruksolitynib) w leczeniu liszaja płaskiego. Trwają również prace nad wykorzystaniem mezenchymalnych komórek macierzystych w terapii opornych postaci choroby.
Przyszłość leczenia liszaja płaskiego będzie prawdopodobnie opierać się na zindywidualizowanym podejściu, uwzględniającym profil immunologiczny pacjenta oraz specyfikę danej postaci klinicznej choroby.
W kilku słowach
Liszaj płaski to przewlekła choroba zapalna o złożonej patogenezie, charakteryzująca się różnorodnością form klinicznych. Diagnostyka opiera się na obrazie klinicznym, badaniu dermatoskopowym i histopatologicznym. Leczenie, skupiające się głównie na łagodzeniu objawów, musi być dobierane indywidualnie, z uwzględnieniem specyfiki każdego przypadku. Podstawę terapii stanowią miejscowe i ogólnoustrojowe glikokortykosteroidy, ale w przypadkach opornych stosuje się również inne leki immunosupresyjne i immunomodulujące. Bardzo duże znaczenie ma regularne monitorowanie przebiegu choroby oraz edukacja pacjentów. Przyszłość przynosi nadzieję na rozwój nowych, bardziej ukierunkowanych metod leczenia, opartych na głębszym zrozumieniu mechanizmów immunologicznych leżących u podstaw tej intrygującej choroby.
[1] Le Cleach, L., & Chosidow, O. (2012). Clinical practice. Lichen planus. New England Journal of Medicine, 366(8), 723-732.
[2] Gorouhi, F., Davari, P., & Fazel, N. (2014). Cutaneous and mucosal lichen planus: a comprehensive review of clinical subtypes, risk factors, diagnosis, and prognosis. The Scientific World Journal, 2014.
[3] Atzmony, L., Reiter, O., Hodak, E., Gdalevich, M., & Mimouni, D. (2016). Treatments for cutaneous lichen planus: a systematic review and meta-analysis. American journal of clinical dermatology, 17(1), 11-22.
[4] Fitzpatrick, S. G., Hirsch, S. A., & Gordon, S. C. (2014). The malignant transformation of oral lichen planus and oral lichenoid lesions: a systematic review. The Journal of the American Dental Association, 145(1), 45-56.

